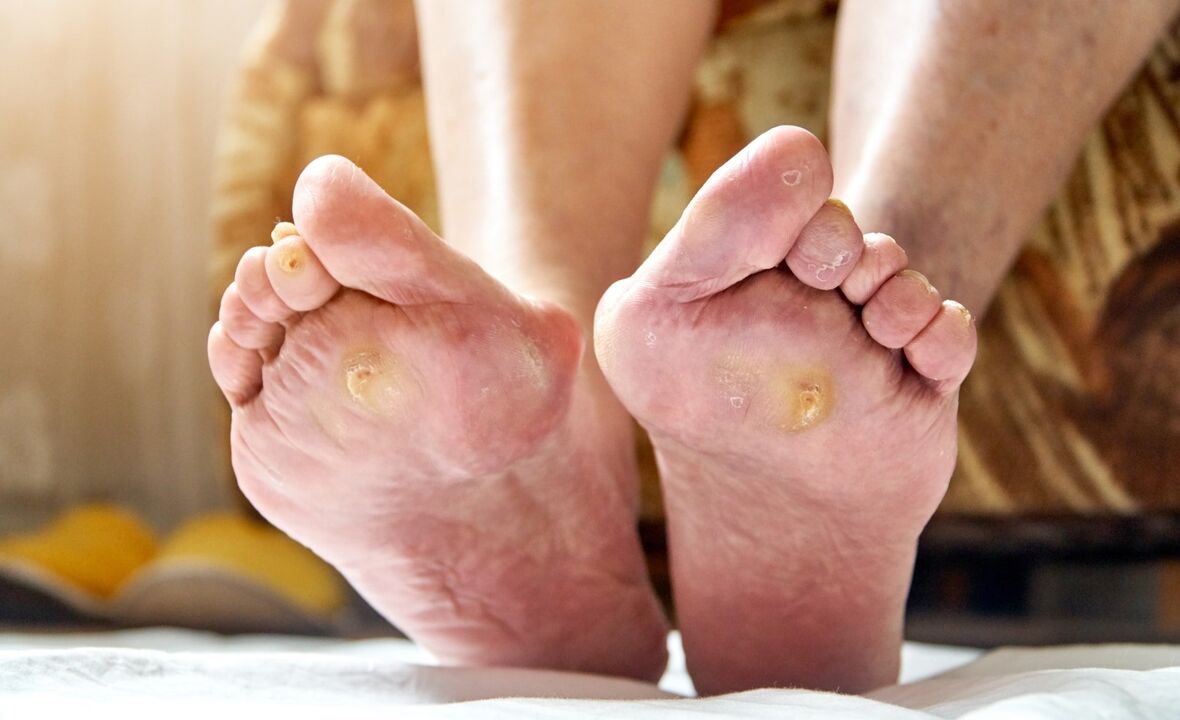
Диабетното стъпало (синдром на диабетно стъпало, DFS) е усложнение на захарния диабет, при което се появяват гнойно-некротични и негнойни лезии на краката. При дълбоки гнойно-некротични тъканни лезии рискът от високи ампутации на долните крайници е 30-70%, а смъртността поради развитието на гангрена е 20-30%.
Почти 25% от пациентите с диабет страдат от синдром на диабетно стъпало.
Какво е диабетно стъпало
Захарният диабет (ЗД) е тежка хронична патология, която се развива в резултат на абсолютен или относителен дефицит на хормона инсулин. Едно от най-сериозните усложнения на диабета е нарушението на кръвообращението и инервацията.
Нарушенията на кръвообращението водят до:
- до диабетна ретинопатия, която причинява слепота;
- до диабетна нефропатия, която е един от основните фактори за формирането на краен стадий на бъбречно увреждане;
- диабетна кардиомиопатия, която причинява смърт при 20-25% от пациентите с диабет;
- към диабетна невро- и ангиопатия, които играят важна роля в патогенезата на синдрома на диабетното стъпало (СДФ).
Според дефиницията на СЗО синдромът на диабетно стъпало (СДФ) е инфекция, язва и/или разрушаване на дълбоки тъкани, свързани с неврологични разстройства и намаляване на основния кръвен поток в артериите на долните крайници, с различна тежест. Синдромът включва и негнойни увреждания на краката в резултат на разрушаване на костите - диабетна остеоартропатия.
Гнойно-некротичните процеси на долните крайници, свързани с DFS, водят до ампутации 20-40 пъти по-често, отколкото при пациенти без диагноза захарен диабет. Гангрена се развива в 7-11% от случаите.
Почти 25% от пациентите с диабет страдат от синдром на диабетно стъпало.
По-голямата част от пациентите със синдром на диабетно стъпало са възрастни хора над 60 години с редица хронични заболявания (облитерираща атеросклероза - 61-70%, коронарна болест на сърцето - повече от 67%, артериална хипертония - 38, 5%), както и прояви на органно увреждане (ретинопатия - 37, 5%, нефропатия - 62, 5%).
Симптоми на синдром на диабетно стъпало
Явни признаци на диабетно стъпало при захарен диабет може да отсъстват до няколко години.
Следните симптоми трябва да ви предупредят:
- куцота;
- подуване и подуване на краката;
- тежест в краката при ходене;
- изтръпване на краката;
- суха кожа на долните крайници;
- дълбоки пукнатини в краката - те се възпаляват и се лекуват дълго време;
- появата на малки обриви или рани;
- усещане за топлина в краката при допир;
- чести мазоли и мехури;
- промяна в цвета на стъпалото - зачервяване, посиняване, бледност. Особено опасни са зачервяванията около раните - те показват инфекция.
Диабетните крака изглеждат различно за всеки. Най-често крайникът е яркочервен с мазоли и малки рани. Понякога пожълтели врастнали нокти привличат вниманието ви. Кракът спира да се поти.
С влошаване на състоянието клиничната картина се влошава. Появяват се специфични симптоми. Невропатичното диабетно стъпало се характеризира със стабилен артериален пулс, повишен праг на болка и липса на промяна в цвета на кожата. Исхемичното диабетно стъпало се проявява с некроза на стъпалото и пръстите, бледа кожа, артериална недостатъчност и студени крайници. При смесена форма се развиват артроза и артрит, но пациентът не усеща неприятни ефекти. Възможни са изкълчвания на ставата, но поради ниската чувствителност пациентът не усеща промени. Счупена кост драска кожата, което води до възникване на вторична инфекция.
Видове диабетно стъпало
Има няколко форми на заболяването:
- Невропатична. Най-често се диагностицира. Свързано с деформация на нервната система. Чувствителността на крайниците е толкова намалена, че пациентът не усеща докосване, болка от пукане на краката и стъпки с язви на подметката. Язви с гладки ръбове. Усеща се горещо при допир.
- Исхемичен. Свързани с промени в кръвообращението в крайниците. Отличителни черти са студенина в краката, силна болка в краката при ходене, подуване на мускулите на прасеца и глезените. Язвите са накъсани и разположени между пръстите.
- Невроисхемична. В противен случай се нарича смесен. Най-опасната форма на диабетно стъпало, тъй като едновременно се нарушава кръвообращението и функциите на периферната нервна система.
Етапи на развитие
Синдромът се появява последователно и се развива лавинообразно. Заедно с новия етап се обострят и новите симптоми.
Етапите на потока са:
- Начална фаза. Формата на стъпалото се променя, костта се деформира, образуват се мехури и мазоли.
- Първи етап. На повърхността на кожата се образуват язви, но структурата на подкожните структури не се променя.
- Втори етап. Язвите се задълбочават в дермалния слой на кожата, мускулите, сухожилията и ставите.
- Трети етап. Язвата се задълбочава до костната тъкан. Развива се абсцес и остеомиелит.
- Четвърти етап. Ограничена гангрена се образува върху опорната част на стъпалото. Крайникът става черен от върховете на пръстите. Засегнатата област има гладки и ясни ръбове. Възможно е крайникът да бъде спасен чрез операция.
- Пети етап. Площта на гангрена се увеличава. Патологичният процес се премества в подбедрицата. Развива се тъканна некроза. Разрушаването е необратимо, така че единственият вариант е ампутация.
Причини и рискови фактори за SDS
Основните фактори, водещи до увреждане на долните крайници при захарен диабет, са:
- диабетна ангиопатия (увреждане на кръвоносните съдове);
- периферна диабетна невропатия;
- деформация на краката с образуване на зони с високо налягане (диабетна остеоартропатия);
- инфекция на увредени тъкани.
Диабетна ангиопатия
Засягат се както големите съдове (макроангиопатия), така и съдовете на микроциркулаторната система (микроангиопатия). Тъканната хипоксия създава условия за образуване на некроза и гангрена.
Рискови фактори за развитието на микро- и макроангиопатии са хипергликемия, инсулинова резистентност и хиперинсулинемия, хипер- и дислипидемия, артериална хипертония, повишено съсирване на кръвта и тромбоцитна агрегация, намалена фибринолиза и нарушена съдова ендотелна функция.
Диабетна невропатия
Диабетната невропатия е увреждане на централната и периферната нервна система, дължащо се на захарен диабет, засягащо сетивните и двигателните влакна.
Намаляването на сензорната чувствителност при невропатия не позволява да се оцени адекватно опасността от увреждащ фактор: тесни обувки, чуждо тяло, висока температура и др. Постоянната травма на фона на намалена способност за лечение и нарушена микроциркулация допринася за образуването на трофични язви.
Моторната невропатия води до прогресивна атрофия на мускулите на долните крайници, деформация на стъпалото и промяна в неговите опорни точки. На нови опорни точки се образуват хематоми, последвани от образуване на язва и нейната инфекция.
Диабетна остеоартропатия
Диабетната остеоартропатия (DOAP, стъпало на Шарко) е едно от късните усложнения на захарния диабет. Това е прогресивно разрушаване на една или повече стави на стъпалото поради невропатия. DOAP води до анатомично разрушаване на костно-лигаментния апарат на стъпалото, деформации на стъпалото и развитие на язвени дефекти.
Предразполагащите фактори също включват:
- микоза. Гъбичните заболявания ускоряват разпространението на язви в по-дълбоките слоеве на кожата.
- Врастнали нокти. Ако педикюрът е направен неправилно, острият ръб на нокътя расте в кожата, като по този начин заразява тъканта.
Рисковите фактори при диабетиците се повишават, ако има съпътстващи заболявания или следните състояния:
- съдови заболявания - разширени вени, тромбоза;
- стъпалото е деформирано - плоскостъпие или халукс валгус;
- злоупотреба с алкохол или никотин;
- носенето на тесни обувки с неудобни краища. Диабетното стъпало често се влошава поради тази причина. Появяват се калус или воднисти мехури. Ако ги откъснеш, остава рана. При носене на обувки рискът от инфекция и нагнояване се увеличава.
Ендокринолозите разграничават три групи пациенти. Първата група включва диабетици, чиято артериална пулсация в стъпалото не се променя и чувствителността е запазена. Втората група включва пациенти с деформации на стъпалото, липса на пулс на опорната част на ходилото и намалена чувствителност. Третата група включва пациенти, които имат анамнеза за ампутации.
Вероятността от развитие на синдрома е по-висока при диабетици с коронарна болест на сърцето, съдова атеросклероза, хиперлипидемия и периферна полиневропатия.
Опасностите от диабетно стъпало
Диабетното стъпало при диабет е опасно, тъй като в първия етап се развива латентно. Пациентът не усеща никакви промени, няма външни симптоми, няма болка. Това се обяснява със смъртта на нервните окончания на глезена. Постепенно заболяването се влошава и симптомите се засилват в по-късните етапи, когато медицинската терапия е неефективна. Ако пациентът забави посещението при лекар, съществува риск от гангрена. Поради това се извършва хирургична интервенция, включително ампутация на крайника.
Невропатичното диабетно стъпало е най-опасното. Когато възникнат усложнения, бързо се развива флегмон.
Диагностика
Първото нещо, което трябва да направите, ако имате диабетно стъпало, е да си уговорите среща с Вашия лекар. Ендокринологът и неврологът диагностицират заболяването и предписват консервативна терапия. Подиатърът помага за подобряване на външния вид на краката ви.
При назначаването специалистът извършва тест за чувствителност и палпация, измерва оксихемоглобина в кръвта, записва наличието на рани и пукнатини по краката, слуша кръвния поток в артериите на стъпалото, за да открие патологични шумове.
За да се установи диагнозата, се предписва цялостен преглед:
- рентгенова снимка за оценка на състоянието на костите;
- кръвен тест за определяне на възпаление и нива на глюкоза
- Доплерография и ултразвук за изследване на състоянието на артериите и вените и определяне на мястото на запушване на кръвоносните съдове;
- Рентгенова контрастна ангиография за обща оценка на състоянието на кръвния поток в долните крайници.
Лечение на синдром на диабетно стъпало
В домашни условия лечението се свежда до антибиотична терапия, облекчаване на болката, нормализиране на нивата на глюкозата и локална терапия. Ако пациентът потърси медицинска помощ на третия етап или по-късно, се предписва хирургично лечение.
Методи за консервативно лечение на гангрена на диабетно стъпало:
- локална терапия - язви се третират с антисептици или бактерицидни кърпички няколко пъти на ден;
- приемане на антибиотици за борба с инфекцията;
- приемане на лекарства за нормално кръвообращение;
- аналгетици за облекчаване на болка;
- приемане на диуретици, калциеви антагонисти, АСЕ инхибитори за нормализиране на кръвното налягане.
За борба с гликемията при диабет тип 1 дозата инсулин се коригира, при диабет тип 2 се предписва инсулинова терапия.
Ако диабетните язви на краката са проникнали в кръвоносните съдове или костите, се предписва операция. Хирургичните методи са както следва:
- Ангиопластика. Хирургът възстановява кръвообращението чрез извършване на ангиопластика. Движението на кръвта през пункцията на артерията се възстановява. Това ви позволява да запазите крайника и да премахнете засегнатите гангренозни области.
- Некректомия. Ако зоната на умиращата тъкан е не повече от няколко сантиметра, лекарят изрязва засегнатите области, включително здравата тъкан.
- Ендартеректомия. Операция за изчистване на кръвен съсирек от артерия и възстановяване на нормалния кръвен поток през нея. Хирургът премахва блокиращия материал от вътрешността на артерията, както и всички атеросклеротични отлагания.
- Автовенозно шунтиране. Хирургът събира допълнителна тръбна кръвна линия, за да позволи на кръвта да тече към крака.
- Стентиране на артериите на краката. Ако ултразвукът показа залепване на съдовите стени, лекарят инсталира специални мрежи в артерията на стъпалото, които разширяват лумена на вените.
Препоръки към пациентите
Лечението е ефективно само когато диабетът е стабилизиран и нивата на кръвната захар се поддържат.
За нормализиране на захарта е важно да се придържате към диета. Трябва да се откажете от бързите въглехидрати и да увеличите консумацията на растителни храни. Захарта се заменя с фруктоза.
Грижата за диабетно стъпало при захарен диабет се свежда до:
- Ежедневно овлажняване на кожата на краката за предотвратяване на напуквания.
- Носенето на обувки с ортопедични стелки. Обувките трябва да имат твърда твърда подметка, мека стелка с дължина сантиметър и скосен преден ръб на петата. Препоръчително е да изберете обувки с връзки, за да регулирате ширината, когато крайниците са подути. Не се препоръчва носенето на едни и същи обувки. Стелките трябва да се сменят на всеки два дни, а самите обувки да се проветряват.
- Изпипан педикюр. Необходимо е да изрежете ноктите не в корена, а отстъпвайки няколко милиметра. Завършете процедурите чрез подаване.
Ако сте болни, е забранено:
- Ходете боси дори при зараснали рани. Трябва да носите чорапи и чорапогащи от естествени материи, подбрани по размер. Те не трябва да оказват натиск върху крайника.
- Ходете дълго време на студено. Студът води до свиване на съдовете и лошо хранене на крайниците.
- Разтрийте и изпарете краката си, използвайте нагревателна подложка за загряване.
- Покрийте раните с лейкопласт.
Предотвратяване
Ако се диагностицира захарен диабет, трябва да се обърне специално внимание на предотвратяването на синдрома.
защотоАко чувствителността на краката е намалена, трябва да проверявате краката си ежедневно и внимателно да лекувате наранените места с антисептични и омекотяващи средства, за да предотвратите развитието на инфекциозен процес.
Важно е да се следи хигиената на краката, за да се избегне появата на мазоли, пукнатини, ожулвания и области на суха кожа.
Трябва да изберете обувки с удобен край, който не ограничава краката ви.























